预约国外真菌性角膜炎,最快 1 个工作日回馈预约结果
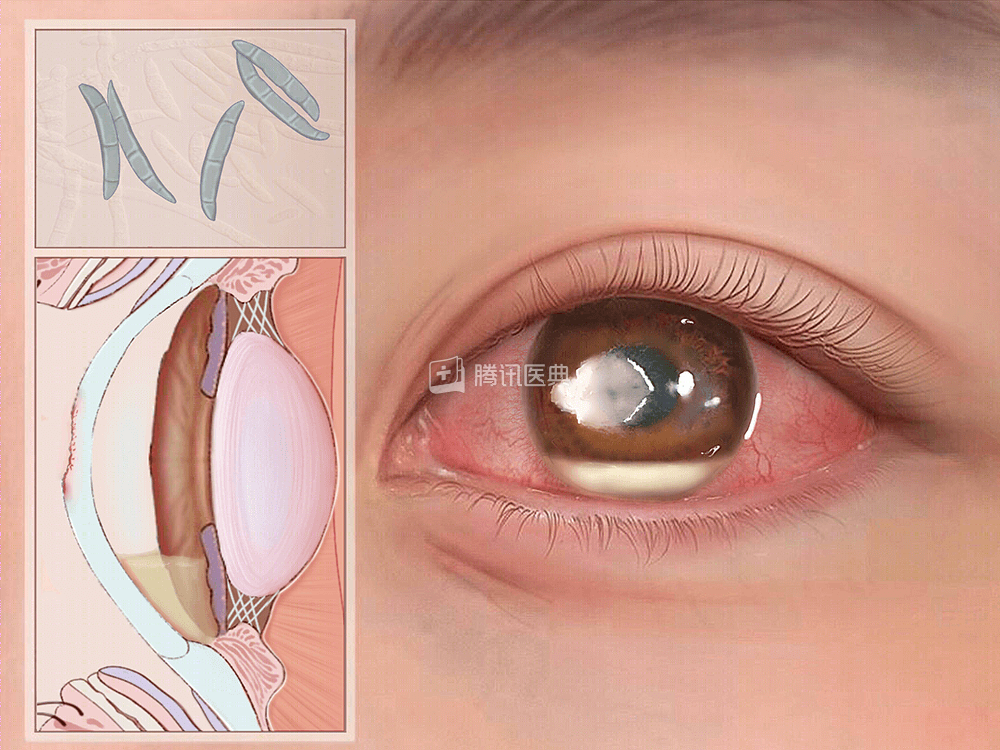
真菌性角膜炎
导致真菌性角膜炎的因素
真菌通过角膜上皮缺损进入角膜基质,这种缺损可能由外伤植入污染的土壤或植物、不恰当的佩戴角膜接触镜、缺乏抵抗力的眼表环境或既往手术史引起。
真菌性角膜炎的病因是什么?
植物性外伤
如果植物意外划伤角膜表面或穿透角膜,很容易引起真菌性角膜炎。物体上携带的真菌会附着在角膜伤口,通过伤口进入角膜内,引起角膜感染。
佩戴角膜接触镜
真菌可能隐藏在隐形眼镜或角膜接触镜表面。当佩戴这种携带病原体的镜片时,会导致真菌性角膜炎发生。
机体抵抗力下降
机体免疫功能失调,比如长期应用免疫抑制剂或糖皮质激素及抗生素,或近期感冒,有熬夜、过度劳累等不当生活习惯,容易诱发真菌性角膜炎。念珠菌属酵母菌感染多出现在此类患者。
眼表微环境改变
已存在的眼表疾病(干眼症、眼睑闭合不全、病毒性角膜炎等),局部长期使用激素/抗生素类眼药都会造成眼表微环境的失衡,引起角膜防御能力下降。
真菌性角膜炎症状
真菌性角膜炎除存在角膜炎最常见症状(眼痛、畏光流泪、眼睑痉挛等)外,还有一些特征性的体征。
真菌性角膜炎有哪些症状和特征性体征?
- 眼红、眼痛。
- 畏光、流泪增多,分泌物增多。
- 视物模糊、视力下降。
- 异物感明显、眼睛刺痛难以睁开。
- 菌丝苔被:表现为角膜病灶处灰白色、乳白色隆起,表面欠光滑呈牙膏样或苔垢样外观。被认为是丝状菌感染所特有。
- 伪足:病灶区向周围正常角膜组织树枝状浸润,此体征表明病变在向周围角膜组织扩散蔓延。
- 卫星灶:在角膜大病灶周围的角膜组织内有大小不等的圆形病灶出现,常与大病灶间有明显界限。
- 免疫环:在角膜主要病灶的周围有一环形或半环形混浊区域,位于角膜中心部位,与主要病灶之间有一接近透明的角膜组织相隔,有时浑浊区域角膜组织会坏死脱落,形成环形凹陷。免疫环被认为是真菌抗原与宿主之间发生免疫反应的结果。
- 内皮斑:角膜内皮面有圆形斑块,为内皮面的感染灶,内皮斑被认为是感染侵入角膜后面的空腔结构——前房的征象,此时药物治疗常难以奏效。
- 前房积脓:是判断角膜感染程度的一个重要指标,出现前房积脓说明感染已达角膜深基质层,甚至已经进入前房。真菌性角膜炎的前房积脓较粘稠,不易随头位移动而移动。
真菌性角膜炎是如何进展的?
真菌感染的发生取决于真菌毒力和宿主防御因素之间的相互作用。真菌毒力因素包括黏附力、侵袭力、形态改变、毒素和水解酶等;宿主防御因素包括解剖屏障和免疫防御机制。角膜上皮损伤后,真菌的孢子通过黏附进入角膜基质,在毒素和水解酶的作用下向角膜基质层内侵袭。
真菌性角膜炎病程缓慢,早期眼部刺激症状较轻,伴轻度视力障碍。早期一般只是局限在角膜的部分层次,病灶为浅表型。
随着病变进展,病灶会累及更深层次的角膜组织,角膜组织破坏溶解脱落,角膜逐渐变薄,甚至角膜全层,逐渐出现菌丝苔被,伪足,卫星灶,免疫环,内皮斑,前房积脓等,最终引起角膜穿孔,眼内炎,眼球慢慢萎缩。
如果在病变早期能及时诊断,给予相应的治疗,可以把病变控制,避免病变向角膜更深层次进展,并治愈疾病。但如果治疗未及时,会导致以下并发症:
真菌性角膜炎预防
真菌性角膜炎至今仍是世界性的常见致盲疾病,很多角膜炎患者都是由于眼睛直接或间接接触外来的病原体引起,做好预防工作,就能很大程度避免这种疾病发生。
如何预防真菌性角膜炎?
- 工作时注意安全,做好防护措施,避免眼睛受伤。一旦发生眼部外伤,哪怕只是植物轻微划伤“黑眼珠”,都应该重视,前往医院检查。
- 生活规律,不要熬夜、抽烟酗酒;积极锻炼身体,提高身体素质,增强抵抗力;饮食上多吃富含维生素及纤维素的蔬菜和水果;应戒烟酒,不吃辛辣刺激食品。保持心情愉悦。
- 严格按要求佩戴角膜接触镜。正确使用、清洁和消毒有助于预防角膜炎。在佩戴、取出接触镜之前彻底洗手并擦干;严格按照专业人士的指示使用接触镜;游泳时不要佩戴。对于软性接触镜,建议选择日抛型,并在睡觉之前去除;如果患者佩戴接触镜,并且有角膜炎多次复发的情况,建议立即停戴。
- 不随便使用糖皮质激素类滴眼液,除非是眼科医生根据你的病情推荐使用,并同时需要严格监测和密切随访,因为皮质类固醇类药物可以增加患角膜炎的风险。
就医
真菌性角膜炎至今仍是世界性的常见致盲疾病,如果治疗不及时,会导致严重的并发症,造成不可逆转的视力损害。一旦怀疑自己有真菌性角膜炎的症状,应立即前往医院治疗。
就诊科室
- 眼科
如何诊断真菌性角膜炎?
- 病史:角膜植物性、泥土等外伤异物病史,长期佩戴角膜接触镜,眼部手术史,长期局部应用肾上腺皮质激素及抗生素病史,长期服用免疫抑制药等病史。
- 体征:角膜病灶表面比较干燥,常合并菌丝苔被、伪足、卫星病灶、内皮斑、黏稠的前房积脓等典型真菌性角膜炎的特征。
- 实验室检查:角膜病灶刮片检查,包括涂片染色检查和微生物培养加药敏试验,是早期快速诊断真菌感染的有效方法。
- 共聚焦显微镜:可快速、有效、可重复性进行的活体检查方法。能观察到角膜组织中的菌丝和孢子。
医生通常询问患者哪些问题?
- 你的眼睛有哪些不舒服?
- 双眼都有这些不舒服吗?还是只有一只眼睛?
- 这些症状是从什么时候开始的?
- 你的症状是连续的或偶然的吗?有没有规律?
- 在这之前眼睛有受过伤吗?怎么受伤的?
- 近期你有使用隐形眼镜吗?用了多久了?多久更换一次隐形镜片储存盒?
- 你过去有过类似的症状发生?
- 你现在已经开始治疗了吗?用的什么药?自己觉得有好转吗?
- 你的健康状况如何?近期有感冒吗?有没有性病?
- 你有没有长期服用一些药物?药物名字叫什么?
患者应该咨询医生哪些问题?
- 我眼睛的病最可能的原因是什么?
- 这个病有哪些危害?现在治疗的话,视力还能恢复吗?
- 我需要做哪些检查?做这些检查需要什么特别的准备吗?
- 我现在病情处于什么程度吗?一般多久能治好?
- 以后会复发吗?恢复以后我需要怎么做减少复发?
- 除了用药,我这段时间生活上需要注意什么?
- 你有哪些介绍角膜炎的资料供我了解下?
- 我下次什么时候复查?
- 这个病会传染吗?
日常
积极治疗加上良好的生活管理能大大缩短疾病病程,提高患者生活质量。
- 及时治疗,不要慌张,按医嘱用药复查,树立战胜疾病的信心,注意休息,避免劳累。
- 使用滴眼液或眼膏时,瓶口不要触碰到眼睛,以免真菌会附着在瓶口,下次用药时又会将病菌粘附到角膜上,以致疾病迁延不愈。
- 使用人工泪液,润滑眼睛,缓解磨眼、异物感的症状。要在医生建议下购买,以免影响病情。
- 一旦患有角膜炎必须即时停止佩戴接触镜。
真菌性角膜炎介绍
美国真菌性角膜炎治疗
强调多元化治疗,即早期依靠抗真菌药物,当病变累及角膜浅基质层时,在手术显微镜下清创,刮除病变组织后再用抗真菌药物,病情不能控制时,考虑手术治疗。
如何治疗真菌性角膜炎?
药物治疗
早期依靠抗真菌药物;包括抗真菌滴眼液及口服抗真菌药物,主要为多烯类抗真菌抗生素、咪唑类、三唑类以及嘧啶类药物。
- 多烯类抗真菌抗生素,如二性霉素 B、那他霉素等,二性霉素 B 是治疗念珠菌性角膜炎的首选药物,那他霉素抗丝状真菌的效果较好。
- 咪唑类,包括酮康唑、咪康唑等,酮康唑全身应用具有肝毒性,使用期间应定期检查肝功能。
- 三唑类,包括氟康唑、伊曲康唑等。
- 嘧啶类,当真菌对其他抗真菌药物出现耐药性后,可选择嘧啶类药物进行治疗,如氟胞嘧啶。
手术治疗
一般在病情较重,药物治疗效果不佳时,考虑手术治疗。调查研究发现,即使诊断明确,用药及时,但仍有 15%~27% 的患者病情不能控制,此时需要考虑手术治疗。病变累及角膜浅基质层时,在手术显微镜下清创,刮除病变组织后再用抗真菌药或联合结膜瓣遮盖术;病变累及深基质层时,且药物疗效欠佳,要及早采取板层或穿透性角膜移植术治疗。
需要提醒的是,做了角膜移植并不是一劳永逸,很多角膜炎在患者做了角膜移植手术后仍会复发,因此做了角膜移植手术并不代表角膜炎已经治愈。
美国日本医生

Ricky Clay MD

Nathan Formaini DO

Sergio Murillo MD

Heather Benjamin MD

Suzanne Reitz MD

Heather Miske DO

Bert Hepner DO

Steven Paterno MD

Aliana Abascal MD