预约国外肾癌,最快 1 个工作日回馈预约结果
肾癌
就医
哪些情况需要及时就医?
肾癌很难早期发现。如果出现血尿、单侧腰痛、不明原因体重明显减轻等情况,应该及时到医院就诊。
由于肾癌的诊断、手术和放化疗都需要很高的专业技能,普通泌尿科医生和肿瘤医生在对肾癌的认识方面,以及治疗方式的规范化、技能熟练度方面,有一定区别。
所以,推荐肾癌患者在选择就诊医院及科室方面,优先选择肿瘤专科医院的泌尿肿瘤科室,或者综合性医院的泌尿肿瘤科室。
建议就诊科室
- 肿瘤科
- 泌尿外科
医生如何诊断?
医生会询问病史,并为患者进行体格检查。患者可能需要接受以下检查:
- 尿液检查:在肾癌患者中,近一半有血尿。医生可通过尿常规检查患者是否有血尿(即尿中是否有红细胞)。此外,医生还可以通过尿细胞学检查,来明确尿中是否有癌细胞。
- 抽血检查:肾脏能够分泌促红细胞生成素,发生肾癌时,患者可能出现贫血。医生通过血常规,能够了解患者的红细胞数量。发生肾癌时,还可能引起血液中某些指标的异常。医生也会进行相关检查。
- 影像学检查:影像学检查能够帮助医生了解癌细胞的侵犯范围,还能帮助医生判断治疗效果。常用的影像学检查包括:
- CT 检查:该检查主要帮助医生了解癌细胞的侵犯范围,以及是否转移到淋巴结或肾脏外的其他器官。
- 磁共振(MRI):在肾癌中,MRI 的使用不如 CT 普遍。该检查有助于医生了解癌细胞是否转移到脑。
- B 超:超声有助于帮助医生发现肾脏肿块,还可在穿刺活检中进行引导。
- PET-CT(正电子发射计算机断层显像):在肾癌中,该检查不常用。
- 静脉肾盂造影:该检查有助于发现肾脏结构的异常,但在肾癌中不常用。
- 血管造影:该检查有助于医生了解肾血管的异常,通常作为 CT 或磁共振检查的一部分。
- 胸片:该检查有助于医生了解癌细胞有无肺转移。
- 骨扫描:该检查有助于医生了解癌细胞有无骨转移。
- 活检病理:与其他癌症不同,在肾癌中活检并不常用。医生通常根据影像学检查来判定是否需要手术。在手术中,医生会将切下的肿块送到病理实验室进行确诊。只有在影像学结果不清晰,医生难以判定的情况下,医生才会进行活检。
医生可能询问哪些问题?
- 症状是什么时候开始的?
- 病症是否持续加重?
- 自己是否服用什么药治疗?效果如何?
- 以前是否出现过类似情况?
- 抽烟吗?
- 平时是做什么工作的?
- 家里有人得过肾癌吗?
患者可以咨询医生哪些问题?
日常
肾癌患者日常需要做到:
规律随访
治疗后的随访非常重要。随访不仅能帮助医生了解疗效,还能及时发现复发。
即便是已经治愈的患者,癌症也有可能复发,少数患者还可能发生第二种肿瘤。因此,患者一定要根据医生的建议,规律进行随访复查。肾癌患者的随访检查包括尿常规及影像学检查(B 超、CT 等)。
养成健康的生活习惯
- 戒烟戒酒。
- 多吃蔬菜水果。
- 避免久坐,适度运动。
- 感到疲劳时好好休息。
肾癌介绍
肾脏是一对形状像豆子的器官,单个肾脏像拳头一般大,位于腹膜后脊柱的左右。在肾脏的上方,有肾上腺。肾上腺是人体重要的内分泌器官,由皮质和髓质组成。肾脏和肾上腺一起被脂肪和肾筋膜包裹。
肾脏能够过滤肾动脉的血液,将多余的水分、盐和废物滤出,形成尿液,通过输尿管与肾脏相连的肾盂,排入输尿管,随后进入膀胱中储存。同时,肾脏会分泌肾素,调控血压。肾脏还能分泌促红细胞生成素,这种激素能够确保人体内有足量的红细胞。
当肾脏的细胞生长失去控制时,就会发生肾癌(renal cancer,或 Kidney cancer)。根据起源细胞的不同,肾癌可分为以下类型:
- 肾细胞癌(renal cell cancer,RCC):近 90% 的肾癌为肾细胞癌。根据癌细胞在显微镜下的不同形态,RCC 又可分为几种不同的亚型,包括:
- 移行细胞癌:5%~10% 的肾癌为移行细胞癌。这类癌细胞并非起源于肾脏,而是肾脏与输尿管相连的肾盂部分。这类癌细胞与膀胱癌类似。详情可参照膀胱癌中的内容。
- 肾母细胞瘤(又称为 Wilms 瘤):这类肾癌主要发生于儿童中。
- 肾肉瘤:这是一种罕见的肾癌,在所有肾癌中不到 1%,癌细胞起源于肾脏的血管或结缔组织。
根据国家癌症中心发布的数据,2018 年预估肾癌新发病例 6.68 万例,预估死亡病例为 2.34 万例。肾癌在男性比女性常见,男性中的发病率几乎是女性的 2 倍。
目前肾癌病因未明,吸烟、肥胖、高血压、工作中接触镉和有机溶剂等,都会增加肾癌的发生风险。
早期肾癌通常没有任何症状,随着病情的进展,可能出现血尿、单侧腰痛等症状。
与其他癌症不同,在肾癌中活检并不常用。医生通常根据影像学检查来判定是否需要手术。在手术中,医生会将切下的肿块送到病理实验室进行确诊。只有在影像学结果不清晰,医生难以判定的情况下,医生才会进行活检。
绝大多数肾癌,主要靠手术治疗。因身体条件无法进行手术治疗的患者,也可使用消融或动脉栓塞治疗。晚期肾癌主要采用靶向药,或免疫检查点抑制剂联合靶向药治疗。
早期肾癌的 5 年生存率约为 93%,一旦侵犯周围淋巴结,5 年生存率会下降到 69%,如果远处转移,5 年生存率仅有 12%。及时发现及早治疗是关键。
美国肾癌治疗
肾癌如何治疗?
肾癌的治疗取决于癌症的类型和分期。治疗方法包括局部治疗和系统治疗。
手术
绝大多数肾癌主要靠手术治疗。不做手术的患者很难有效延长生存。临床上常用的手术方式包括:
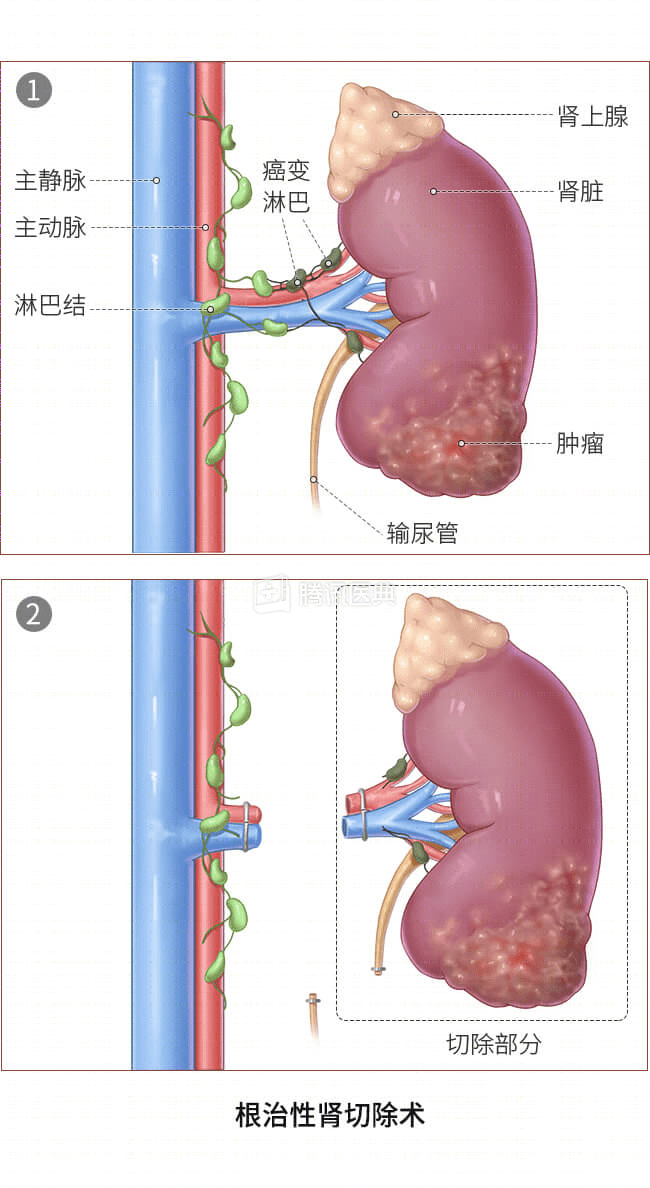
- 根治性肾切除术:在此手术中,外科医生会去除整个肾脏以及肾上腺、附近的淋巴结以及肾脏周围的脂肪组织。正常人只靠一个肾脏即可正常生活,通常情况下,根治性肾切除术不会影响到患者的肾功能。这种手术可通过开腹切除、腹腔镜手术切除或机器人(达芬奇机器人)辅助腹腔镜切除。
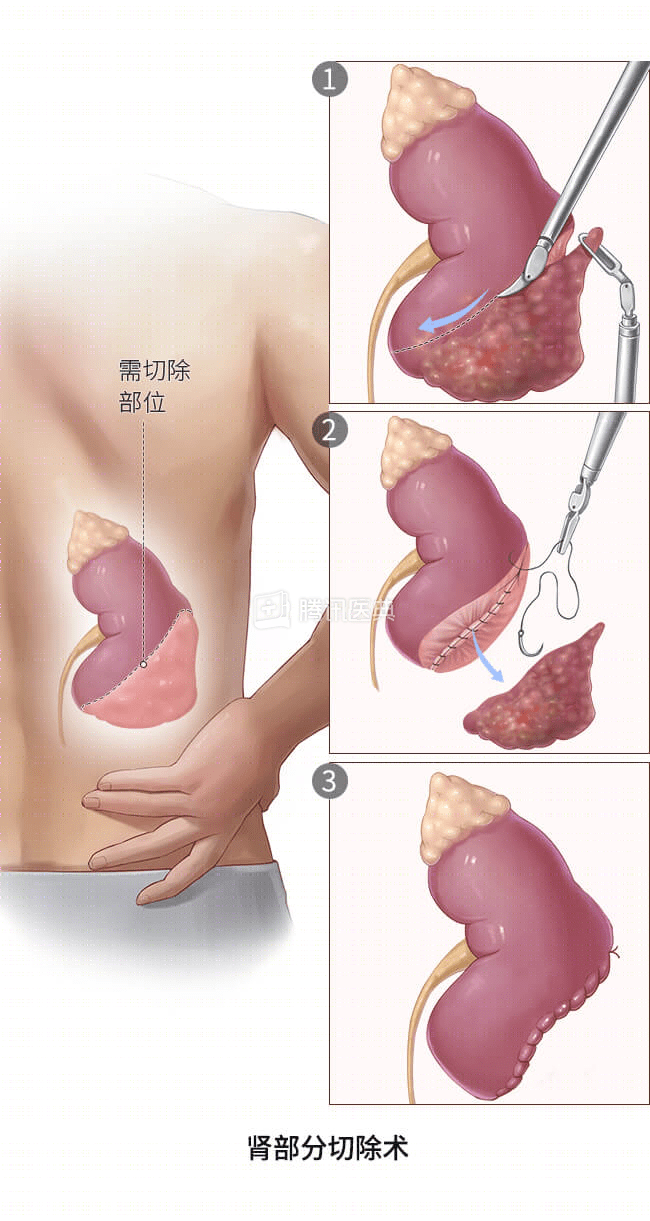
- 肾部分切除术(保留肾单位手术):在此手术中,医生只切除癌症病灶,保留剩余的肾脏。肾部分切除术是早期肾癌的首选。该手术通常用腹腔镜手术切除或机器人(达芬奇机器人)辅助腹腔镜切除。
- 区域性淋巴结清扫:此手术会清除癌症病灶周围的淋巴结,通常与根治性肾切除术搭配进行。
- 切除转移灶:肾癌细胞通常会转移到肝、肺、骨等位置。对于只有单个转移灶的患者,医生可以通过手术根除癌症病灶。对于转移灶较多的患者,也可以通过手术缓解症状。
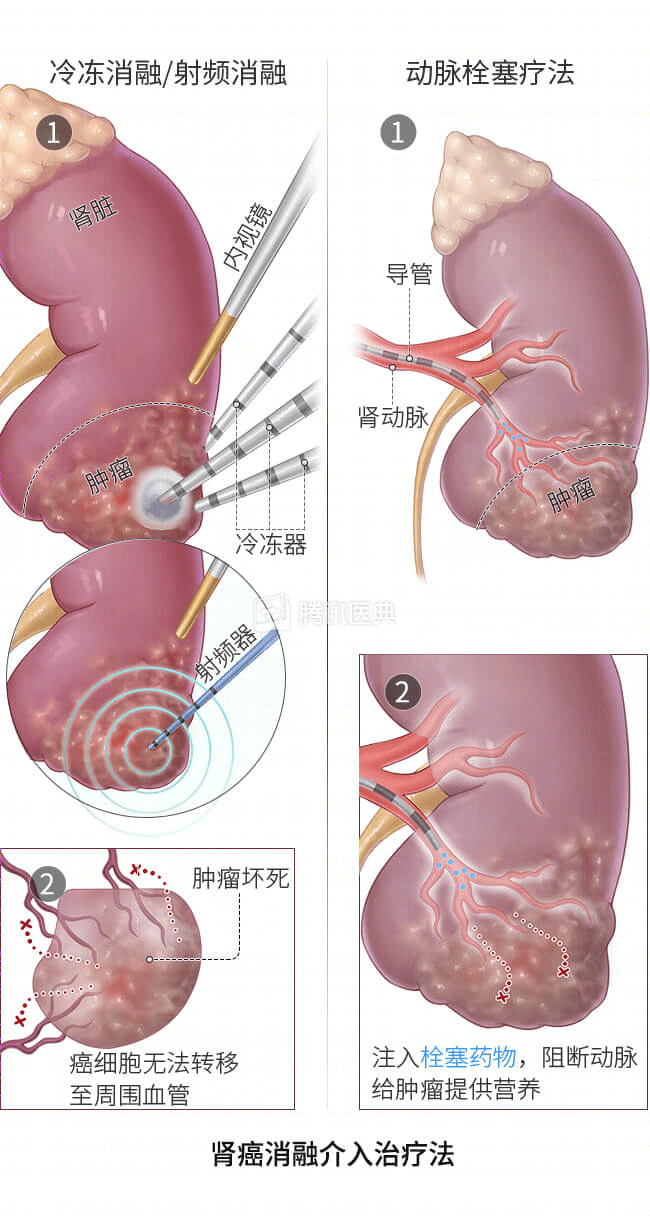
消融介入
对于无法手术的肾癌患者,也可以考虑消融治疗。这类治疗能够“烫死”或“冻死”癌细胞。常用的消融治疗包括:
- 冷冻消融:这种治疗通过液氮等气体“冻死”癌细胞。
- 射频消融:这种治疗时通过高能射线“烫死”癌细胞。
- 动脉栓塞:在治疗过程中,医生通过导管向肾动脉注入药物,堵塞为肿瘤提供氧气和营养的动脉。
放疗
放疗通过高能射线杀死癌细胞。肾癌对射线不敏感,因此临床上医生很少用放疗治疗肾癌。但对于骨转移疼痛较重的患者,可通过放疗止痛。
密切监测
对于年老体弱、癌症病灶小于 4 厘米且生长很缓慢的肾癌患者,医生也可能先不采取治疗。而是通过密切观察,在疾病进展后再开始治疗。
靶向治疗
靶向药物能够针对致癌突变进行治疗。在肾癌治疗中,化疗主要用于以下情况:
- 术后治疗(辅助治疗):对于手术没能完全切干净病灶的患者,可在术后进行靶向治疗进一步杀死癌细胞,降低复发风险。
- 转移性肾癌:对于已经发生转移的晚期肾癌,通常使用靶向药进行系统治疗。
常用的肾癌靶向药物包括以下几大类:
- 索拉菲尼:这一靶向物能够阻碍肿瘤血管形成,可作为晚期患者的一线治疗。
- 舒尼替尼:这一靶向物不仅能阻碍肿瘤血管形成,还能阻断一些肿瘤生长相关的因子,可作为晚期患者的一线治疗。
- Temsirolimus:这一药物能够阻断一种叫做 mTOR 的蛋白质,这种蛋白质与癌细胞的增殖和生长相关。这一药物适用于索拉菲尼或舒尼替尼耐药后的患者。
- 依维莫司:这一药物也能阻断 mTOR,适用于索拉菲尼或舒尼替尼耐药后的患者。
- 贝伐珠单抗:这一靶向物能够阻碍肿瘤血管形成。
- 帕唑帕尼:这一靶向物能够阻断多个靶点,阻碍肿瘤血管的形成和癌细胞增殖。
- 阿昔替尼:这一靶向物能够阻断多个靶点,阻碍肿瘤血管的形成和癌细胞增殖。
- 卡博替尼:这一靶向物能够阻断多个靶点,阻碍肿瘤血管的形成和癌细胞增殖。
免疫治疗
免疫疗法能够影响患者自身的免疫系统,从而更有效地识别和杀死癌细胞。目前在肝癌治疗中,主要的免疫治疗药物为免疫检查点抑制剂。
免疫系统不攻击人体自身是因为有一类“开关”存在,它们被称作免疫检查点。癌细胞“聪明”地利用这类开关,逃脱免疫系统的识别和攻击。免疫检查点抑制剂能针对这类“开关”起作用。目前肾癌治疗中,可用的免疫检查点抑制剂包括:
- 帕博利珠单抗:可与阿昔替尼联合作为晚期肾癌患者的一线治疗。
- 纳武利尤单抗:主要适用于其他治疗失败后的患者。
- Avelumab:可与阿昔替尼联合作为晚期肾癌患者的一线治疗。
化疗
化疗药物可以杀死癌细胞或阻止其生长,可以口服或者通过静脉使用。遗憾的是,化疗对肾癌细胞效果不佳,因此临床上很少应用。
导致肾癌的因素
肾癌的病因是什么?
癌症的发生与基因突变相关,这类基因被叫做致癌基因。部分致癌基因发生在生殖细胞上,会遗传给下一代。大部分致癌基因是由于后天环境导致的突变,这类突变不会遗传。
肾癌的病因尚未明确,但其发生也与致癌突变相关,目前发现的与肾癌发生相关的基因包括:
- 可遗传的基因异常:VHL 基因异常会引起一类叫做视网膜血管瘤病的遗传病,与家族性肾癌发病相关。MET 基因异常与乳头状肾细胞癌发生相关。
- 不会遗传的基因异常:绝大多数肾癌相关的致癌突变都是后天获得的,不会遗传。
哪些人容易得肾癌?
生活中的一些因素会增加肾癌的发生风险,这些因素被称为风险因素。需要注意的是,具有一个或多个风险因素,并不意味着个体一定会得癌症。
肾癌的风险因素包括:
- 吸烟:吸烟会增加肾癌的发生风险,且吸烟量越大,风险增加可能越高。而在戒烟达到一定年限后,风险则可能下降。
- 肥胖:超重和肥胖会引起体内一些激素的改变,从而增加肾癌的发生风险。
- 工作中接触某些有毒物质:在工作中接触过多镉(一种金属)、除草剂、有机溶剂(尤其是三氯乙烯),都会增加肾癌发生风险。
- 家族史:有肾癌家族史,即家中父母或兄弟姐妹患有肾癌,个体发生肾癌的风险也会更高。
- 高血压:有高血压的患者发生肾癌风险更高,但目前并不确定是高血压疾病本身还是药物导致的。
- 某些药物:非那西丁(一种非处方止痛药,过去使用较多,目前在美国已退市)、某些利尿剂都可能增加肾癌发生风险。
- 慢性肾病:患有慢性肾病,需要透析的患者,发生肾癌的风险也更高。
- 性别:肾癌在男性比女性常见,男性中的发病率几乎是女性的 2 倍。
- 遗传:患有某些遗传病,例如视网膜血管瘤病、遗传性乳头状肾细胞癌、遗传性平滑肌瘤-肾细胞癌、BHD 综合征(Birt-Hogg-Dube syndrome)、家族性肾癌、考登综合症、遗传性肾癌,都会引起肾癌的发生。
肾癌症状
肾癌有哪些症状?
早期肾癌通常没有任何症状,随着病情的进展,可能出现的症状包括:
- 血尿:肾癌患者可能表现为血尿,即尿中带血。尿中带血可能为粉红色或深红色的尿液,或是肉眼下尿的颜色正常,但尿常规检测显示红细胞增多。
- 单侧腰痛:在没有受伤的情况下,出现单侧腰痛。
- 单侧下背部出现肿块。
- 疲劳:休息后也难以缓解的疲乏。
- 食欲不振。
- 不明原因的体重减轻。
- 发烧:没有感染却出现发热。
- 贫血:检查血常规时发现红细胞低。
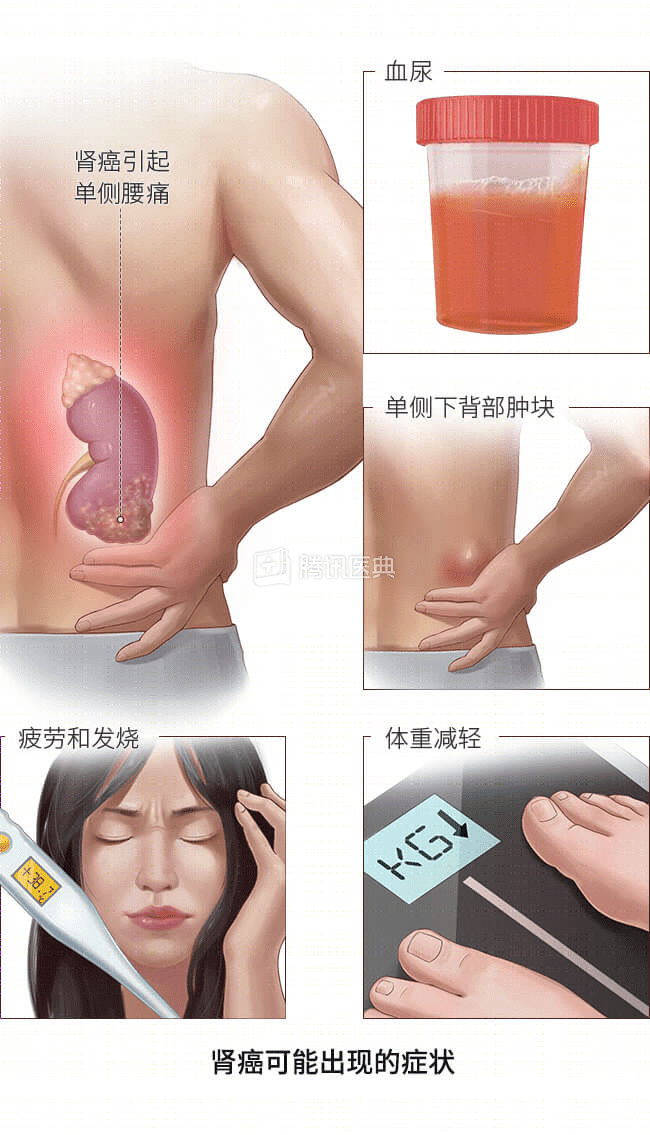
需要注意的是,出现上述一种或多种症状并不意味着发生了肾癌,这些症状很可能是由其他疾病引起的。但一旦出现这些症状,需要及时到医院就诊。
美国日本医生

Ricky Clay MD

Nathan Formaini DO

Sergio Murillo MD

Heather Benjamin MD

Suzanne Reitz MD

Heather Miske DO

Bert Hepner DO

Steven Paterno MD

Aliana Abascal MD
