预约国外胰腺炎,最快 1 个工作日回馈预约结果
胰腺炎
就医
何时就医?
如果出现严重的腹部疼痛伴呕吐,持续数小时不缓解,或出现轻到中度疼痛,在家治疗数天后仍不缓解,请立即就医。这些症状可能由胰腺炎引起。
就诊科室
- 急诊科:如果腹痛剧烈,请去急诊科就诊;
- 消化内科;
- 普通外科。
医生在询问病史、症状、体格检查的基础上,并建议患者进行血常规、生化检查、血清淀粉酶和/或脂肪酶检查、腹部 CT 检查等,患者有可能在这个基础上被确诊,也有可能只能做疑似诊断,通过后续继续观察和评估才能最终确诊疾病。
慢性胰腺炎的诊断相对比较复杂,典型胰腺炎在我国又较为少见,因此确诊较为困难。
常用的急性胰腺炎检查手段有哪些?
检测消化酶的两项实验室检查可用于确诊急性胰腺炎。这些检查是:
- 血清淀粉酶:血液中淀粉酶增加通常提示胰腺炎。
- 血清脂肪酶:急性胰腺炎的血液脂肪酶的水平几乎都有升高。
也可能进行其他实验室检查,以寻找病因和判断严重程度,如:
- 血常规:白细胞数量和分类有助于判断感染情况。
- 肝肾功能检查:肝酶升高,尤其是谷丙转氨酶和碱性磷酸酶增加,是胆结石导致的急性胰腺炎的标志,同时可以判断是否有肝功能损伤;肾功能中的血肌酐检测可以评估是否存在肾功能损伤。
- 胆红素:如果胆总管阻塞,血液中的胆红素水平可能升高。
- 血糖:血糖水平可以反映胰腺坏死程度。
- 血脂:血脂检测可以明确急性胰腺炎是否由高脂血症引起。
- 电解质:电解质检测可在一定程度上反映急性胰腺炎的严重程度。
- 动脉血气分析:用于判断急性胰腺炎是否存在缺氧、成人呼吸窘迫综合症 (ARDS)或肺水肿,从而有助于判断急性胰腺炎的严重程度。
影像学检查
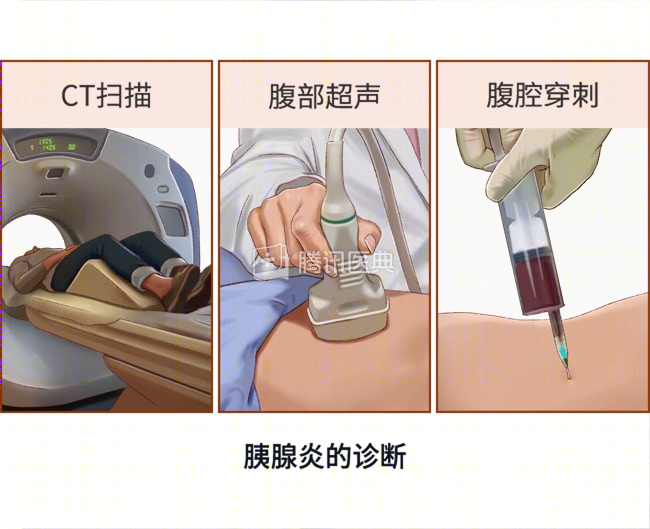
- 增强 CT:可以帮助排除其他原因引起的腹痛,确定是否有胰腺坏死,并可发现并发症,如胰腺周围液体、静脉阻塞以及肠道梗阻,以帮助判断病情严重程度。
- 腹部超声:可以明确胆结石的位置,也可显示胆总管扩张,可以帮助寻找病因。
- 腹腔穿刺:如果医生不确定胰腺组织是否感染,可能会使用细针在发炎部位抽取一些液体。腹腔穿刺也能协助医生探查是否存在引起感染的微生物。
常用的慢性胰腺炎检查手段有哪些?
影像学检查
- CT:是慢性胰腺炎诊断首选检查方法;
- X 线;
- 超声与内镜超声 (EUS);
- 磁共振检查 (MRI);
- 内镜下逆行胰胆管造影 (ERCP);
- 磁共振胰胆管造影 (MRCP):是近年来发展起来的新技术,无创、无需插管、不需要注射造影剂的检查方法。
胰腺功能检查
临床上通常把口服葡萄糖耐量试验(OGTT)、胰岛素释放试验(IRT)、C-肽释放试验(CRT)同时进行,叫做胰岛功能检查,用来判断胰腺的分泌功能,但准确度较低,因为只有在胰腺功能严重受损时才有阳性结果。
实验室检查
- 慢性胰腺炎急性发作时,需要做急性胰腺炎相关的检查。
- CA19-9 可用于筛查胰腺癌。
- 一些检查项目有助于病因诊断,如 IgG4、血钙、血脂和甲状旁腺素。
日常
不管是急性胰腺炎还是慢性胰腺炎,生活方式调整都非常重要。患者应当戒烟戒酒、调整饮食,保持良好的身体和心理状态。
胰腺炎患者生活中有何注意事项?
在患急性胰腺炎出院后,或慢性胰腺炎日常生活中,都要注意尽量做到以下几点:
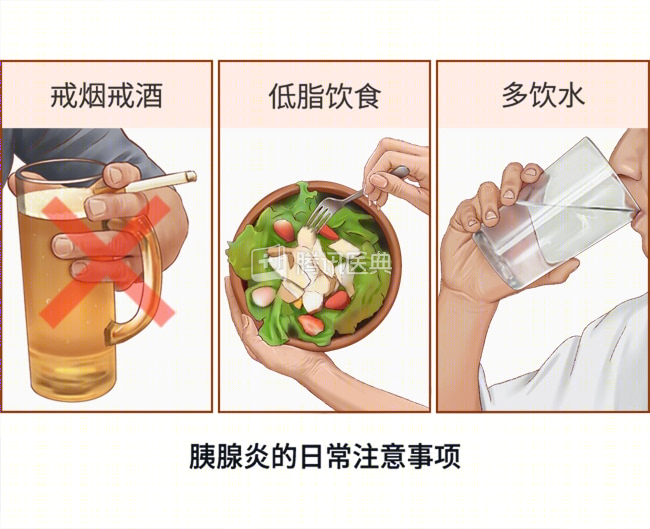
- 戒酒:酒精是诱发胰腺炎急性发作和慢性胰腺炎的重要因素,因此戒酒对急性胰腺炎出院康复和慢性胰腺炎控制病情都很重要。如果感到自己难以戒酒,可以积极寻求家人和朋友的帮助。
- 戒烟。
- 低脂饮食:降低脂肪摄入;多吃蔬菜、水果、全麦谷物等。
- 多饮水:胰腺炎会导致脱水,因此记得每天多喝水。
胰腺炎介绍
胰腺炎是指发生在胰腺的炎症。胰腺位于腹部,是分泌胰岛素和胰高血糖素的器官,这两种激素可以控制身体对食物中糖的使用。胰腺也会分泌其他帮助分解食物的激素和酶。通常消化酶会留在胰腺的某个部位。但如果这些酶泄漏到胰腺的其他部位,消化酶就会刺激胰腺,从而引起疼痛和肿胀。
- 如果出现严重的腹部疼痛伴呕吐,持续数小时不缓解,或出现轻到中度疼痛,在家治疗数天后仍不缓解,请立即就医。这些症状可能由胰腺炎引起。
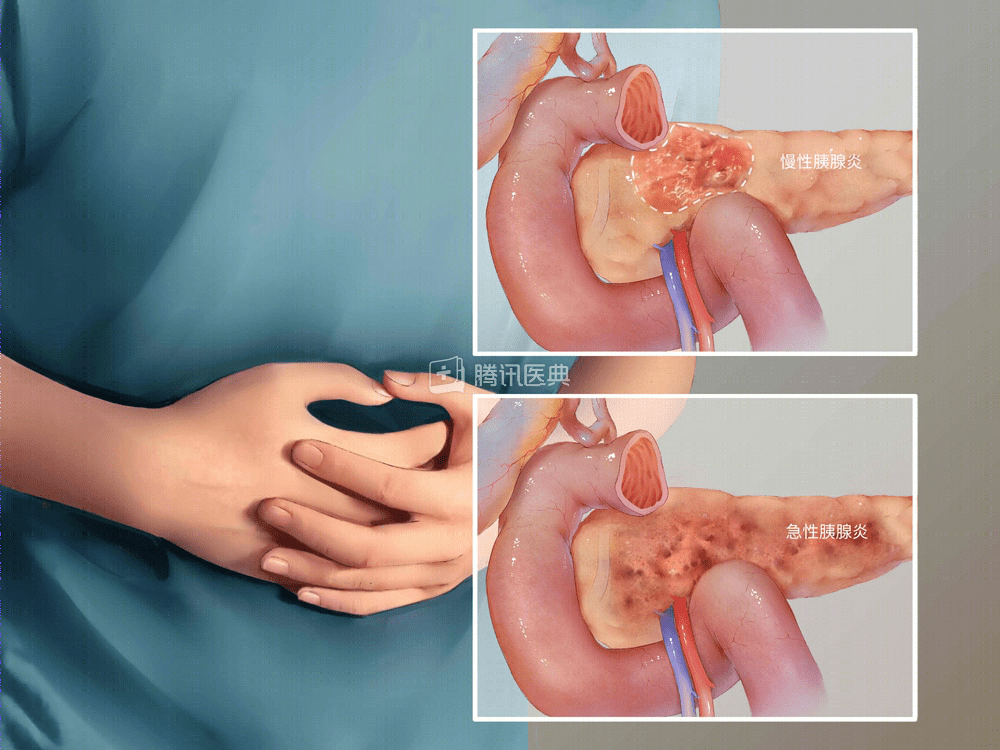
- 胰腺炎分为急性胰腺炎和慢性胰腺炎。
- 大多数胰腺炎发作是由胆结石梗阻或过量饮酒所引起的。
- 急性胰腺炎可能发生于一次酗酒或多次大量饮酒之后。最主要症状是上腹部突然出现持续性的剧烈疼痛,并感觉疼痛从腹部向背部放射,常常伴有腹胀、恶心、呕吐。急性胰腺炎需要住院治疗,其中重度的急性胰腺炎病情非常凶险,需要住入重症监护室 (ICU)。
- 慢性胰腺炎最常见的病因是长期酗酒。主要症状是上腹部发作性疼痛,可通过生活方式调整、药物、营养剂或手术等治疗措施控制病情,获得良好的生活质量。
- 不管是急性胰腺炎还是慢性胰腺炎,生活方式调整都非常重要。患者应当戒烟戒酒、调整饮食,保持良好的身体和心理状态。
- 日常养成均衡饮食、定期运动、避免过度饮酒、戒烟等健康的生活方式可降低胰腺炎风险。
美国胰腺炎治疗
大多数急性胰腺炎需要住院治疗,其中中度重症和重症胰腺炎需要住入重症监护室(ICU)进行全面监测和治疗。医生会根据每个患者的病情给予一系列治疗措施,包括禁食、胃肠减压、镇痛药物、抗生素、补液治疗、营养支持、器官支持和手术等。
对于慢性胰腺炎,医生会给予一些生活方式调整的建议,同时可能会处方药物来控制疼痛。如果疾病发展到后期,患者出现营养不良和胰腺功能严重受损,医生可能会建议患者进行营养支持治疗,用药物补充胰腺功能。如果某些患者使用药物无法控制疼痛,或出现某些特定情况,医生可能会建议手术治疗,来提高患者生存质量。
如何治疗急性胰腺炎?
急性胰腺炎需要住院治疗,轻症急性胰腺炎只需要住普通病房,但中重症和重症急性胰腺炎需要进入重症监护室进行治疗。在住院期间,医生会根据患者病情采用不同的治疗方法,以控制病情、防治并发症。
治疗手段可能包括:禁食、胃肠减压、镇痛药物、抗生素、补液治疗、营养支持、器官支持和手术等。
轻症急性胰腺炎
院内治疗分为两个阶段:急性期和恢复期。前者的治疗重点是缓解症状、阻止病情加重;后者的重点在于寻找病因、防止复发。
在急性期,医生会采取的基础治疗措施包括:
- 短期禁食:患者需要停止进食几天来促进胰腺恢复,当胰腺炎症得到控制后,患者可以开始恢复饮食,起初以流质为主,逐步过渡到低脂饮食。
- 胃肠减压:严重腹胀的患者需要采取胃肠减压的措施。
- 补充体液:仅需要补充生理需要量。
- 镇痛药物:疼痛剧烈时医生可能会处方盐酸布桂嗪或盐酸哌替啶。
- 抑制胰酶分泌或胰酶活性药物:胰腺分泌的胰蛋白酶是促进胰腺炎发生发展的重要因素,因此患者可能需要使用抑制胰酶的药物来缓解病情。比如生长抑素、生长抑素类似物、质子泵抑制剂 (PPI) 等。
当疾病进入恢复期,医生会重点寻找病因、去除致病因素。针对不同原因所致的轻症急性胰腺炎,医生会采取不同的措施:
- 胆源性胰腺炎:医生可能会建议患者尽早做胆囊切除术,以防急性胰腺炎复发。
- 酒精性胰腺炎:医生可能会建议患者补充维生素和矿物质,包括静脉输注复合维生素 B、叶酸等。医生也会建议患者戒酒。
- 高脂血症性胰腺炎:大部分患者的高血脂情况可通过禁食措施得到控制,但有些严重的患者需要使用特别的干预措施,包括注射低分子肝素、血脂吸附和血浆置换疗法。
中度重症急性胰腺炎
中度重症急性胰腺炎会发生局部或全身并发症,治疗的重点在于控制炎症反应、防治并发症。中度重症急性胰腺炎的病程较长,可分为急性期和恢复期。
急性期通常为发病至 1 周左右,除了采用轻症急性胰腺炎的基础措施外,还可能会采取以下措施:
- 补液治疗:除了补充生理需要量外,还需要补充其他丢失的物质,如补钙、补钾。
- 营养支持:患者应当尽早采用肠内营养,对维护重症患者的肠道功能、预防感染等并发症有重要作用。
- 针对 SIRS(全身炎症反应综合征)的治疗:SIRS 持续存在会增加器官功能衰竭发生的风险。治疗措施包括:乌司他丁用药和血液过滤。
发病 2 周以后进入恢复期,以胰周液体或坏死物积聚为主要表现(常为无菌性),也可能合并感染。治疗的重点是肠道功能维护和感染的防治,主要措施包括:
- 肠道功能维护:医生会密切观察患者腹部的情况,同时观察排便情况。医生可能会处方促肠道动力药物,如硫酸镁、乳果糖等。
- 预防感染:医生可能会应用一些抗生素来预防感染的发生。
- 感染的治疗:一旦患者出现持续高热、白细胞检查计数显著升高等征象,可能发生了严重并发症——脓毒血症,这会大大增加死亡风险。在这种情况下,医生会采用一系列措施来抵御感染,包括使用抗生素、穿刺引流和外科手术。穿刺引流是为了清楚胰腺周围的坏死组织来控制感染,如果引流效果不好,医生可能会考虑通过手术来清除坏死组织。
- 胰酶替代治疗:中度重症以上急性胰腺炎在恢复期 4 周时,几乎所有患者均存在胰腺外分泌功能不足 (PEI),12 ~ 18 个月后仍有 80% 以上患者存在PEI。因此,医生会在开始肠内营养时补充胰酶。
重症急性胰腺炎
重症急性胰腺炎起病凶险,病程最长,同样可分为急性期和恢复期。恢复期处理同中度重症胰腺炎。重症急性胰腺炎的急性期病死率高,通常伴有脏器功能衰竭,最易受累的脏器依次是循环、呼吸和肾脏,因此治疗的重点是针对上述脏器功能的维护。
重症急性胰腺炎急性期除采用针对轻症急性胰腺炎和中度重症急性胰腺炎的基础治疗之外,医生还会采取下列措施:
- 早期液体复苏:一旦确诊后,医生就会采取液体复苏的措施。输液的种类包括人血白蛋白、血浆、0.9% 氯化钠等。
- 呼吸功能支持:当患者发生急性肺损伤时,医生会给患者戴上鼻导管或面罩进行吸氧。如果病情进一步进展,有可能会进行有创机械通气,即切开气管。
- 肾功能支持:医生可能会使用持续性肾脏替代疗法,即借用外界装备进行血液净化。
- 腹腔高压/腹腔间隔室综合征 (IAD/ACS) 处理:医生会密切监测各项指数,并可能采取使用升压药物、鼻胃管引流、放置肛管减压、腹腔穿刺引流等措施。如果非手术措施无效,可能会谨慎地进行剖腹减压手术。
如何治疗慢性胰腺炎?
在治疗慢性胰腺炎时,医生会将下面这些点设定为治疗目标:
- 去除病因;
- 控制症状;
- 延缓疾病进程;
- 纠正和改善胰腺内外分泌功能;
- 防治并发症。
针对治疗目标,会有一系列治疗措施,如:
- 生活方式调整:患者应当戒烟戒酒,调整饮食结构、避免高脂饮食,可补充脂溶性维生素及微量元素
- 疼痛治疗:疼痛治疗主要依靠选择合适的镇痛药物,包括非甾体抗炎药、阿片类镇痛药等。
- 营养支持:营养不良的患者可以采用肠内或者肠外营养支持。
- 胰腺外分泌功能不全治疗:如果患者出现脂肪泻、体重下降及营养不良表现时,需要补充胰酶制剂来改善消化吸收功能障碍。
- 胰腺内分泌功能不全治疗:如果患者出现糖尿病,需要用降糖药物来控制血糖。首选药物是二甲双胍,如果有症状性高血糖或口服降糖药疗效不佳,可选择胰岛素。慢性胰腺炎合并糖尿病的患者对胰岛素很敏感,需要特别注意预防低血糖的发作。
- 手术治疗:当患者通过生活方式调整和药物不能缓解顽固疼痛,或有一些特殊的疾病因素(如胰管狭窄等),医生可能会建议患者使用手术治疗。目前手术方法包括:胰管引流手术、胰腺切除手术或两者联合。当患者出现某些并发症时,医生还可能会建议其他相应的手术方式。
导致胰腺炎的因素
什么会导致胰腺炎的发生?
胰腺炎分为慢性胰腺炎和急性胰腺炎,两者的病因不完全一样。
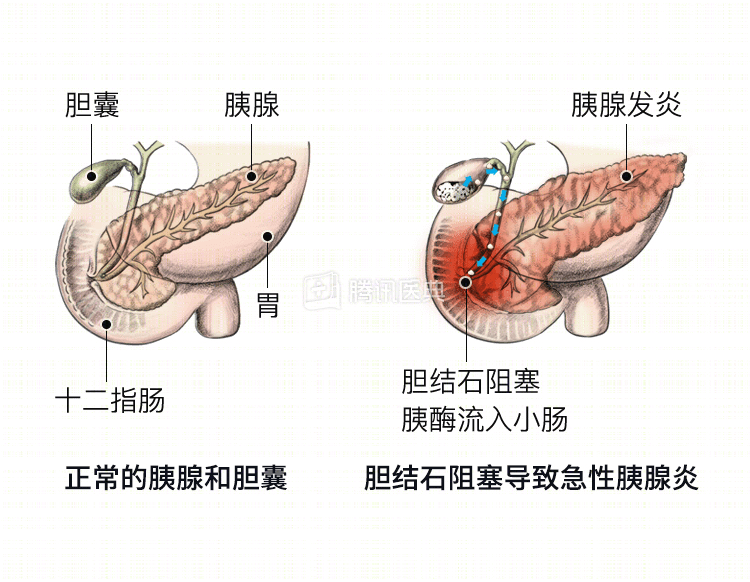
大多数急性胰腺炎是由胆结石或酗酒引起的,也可由外伤、感染和某些药物等因素引起。
过量饮酒是慢性胰腺炎最常见的原因。胆道疾病、高脂血症、急性胰腺炎等也是慢性胰腺炎的致病因素。
仍有一些急性和慢性胰腺炎病例的原因目前仍不清楚。
急性胰腺炎的病因
大多数胰腺炎发作是由胆结石所致梗阻或过量饮酒所引起的。急性胰腺炎可能发生于一次酗酒或多次大量饮酒之后。
其他急性胰腺炎的病因有:
- 感染;
- 某些药物:包括某些抗生素、类固醇和降血压药物等;
- 腹部外伤;
- 高甘油三酯;
- 肿瘤。
但也有些急性胰腺炎病例的病因并不明确。
慢性胰腺炎的病因
过量饮酒是慢性胰腺炎的最常见原因。但目前并不清楚酒精是如何刺激胰腺而致病的。大多数专家认为,酒精可能促使某些酶进入胰腺组织,或改变了酶的生物化学过程,从而导致炎症的发生。
慢性胰腺炎的其他病因包括:胆道疾病、高脂血症、自身免疫性疾病、胰腺先天异常及胰腺外伤或手术、急性胰腺炎导致的胰管狭窄等。遗传因素和吸烟也会增加本病的风险。
有将近四分之一的慢性胰腺炎病例无法明确发病原因,称为特发性慢性胰腺炎。
哪些因素会增加胰腺炎的患病风险?
增加罹患胰腺炎风险的因素包括:
- 过量饮酒。引发胰腺炎所需的酒精摄入总量并不清楚。酒精耐量因人而异。
- 胰腺炎家族史。
- 高脂血症(高甘油三酯血症)。
- 胆结石。小的胆结石可移动至胆管并阻塞胰酶流入小肠。
- 患有囊肿性纤维化。
- 吸烟。
- 胰腺、胆管或胰腺导管的结构异常,特别是当胰腺分裂并具有两个导管(胰腺分裂症)。
- 服用某些药物,包括雌激素治疗及一些抗生素。
胰腺炎症状
胰腺炎的症状有哪些?
急性胰腺炎的症状
急性胰腺炎的主要症状通常是上腹部突然出现持续性的剧烈疼痛,并感觉疼痛从腹部向背部放射,常常伴有腹胀和恶心呕吐。
- 轻症急性胰腺炎仅有腹痛、有时疼痛轻微。
- 中重症及重症胰腺炎可出现腹胀、腹部膨出等。
- 重症胰腺炎还可能出现口唇发紫、四肢湿冷、皮肤花斑,甚至出现意识模糊。
慢性胰腺炎的症状
大多数慢性胰腺炎会有发作性上腹部疼痛,可能会放射到背部,常因高脂饮食或饮酒诱发。当病情恶化时,疼痛常会减轻,这是因为胰腺分泌消化酶的能力逐渐下降。
其他症状包括:
- 恶心;
- 呕吐;
- 体重下降;
- 腹泻;
- 脂肪泻。
有些患者可没有症状。
发生胰腺炎后,疾病会怎样发展?
胰腺炎可以很轻微,也可以很严重。
急性胰腺炎
大多数胰腺炎患者都属于轻度急性胰腺炎。轻度急性胰腺炎不影响其他器官,因此这些患者痊愈后不会有后遗症。在大多数情况下,疾病在治疗开始后一周内消失。治疗通常是予以镇痛药物和静脉补液。炎症消失后,胰腺通常恢复正常。
在某些情况下,胰腺组织可发生永久性损伤,甚至坏死。这些并发症增加了感染和其他器官衰竭的风险。
在严重的情况下,胰腺炎可以致命。
慢性胰腺炎
慢性胰腺炎可能发生于一次或多次急性胰腺炎发作后。慢性胰腺炎最常见的病因是长期酗酒。
慢性胰腺炎病程中的表现千变万化。持续的疼痛和并发症经常发生。并发症包括症状爆发、体液积聚和血管阻塞、胆管阻塞或小肠梗阻。
如果大部分胰腺组织已经坏死,可能会造成营养不良。这是因为胰腺不再产生消化脂肪和蛋白质所需的酶。因此脂肪被释放入粪便。这种情况称为脂肪泻,表现为疏松、苍白,异臭的粪便,可能会浮在马桶里。 如果损伤的胰腺不能产生足够的胰岛素,也可能导致糖尿病。
慢性胰腺炎会增加患胰腺癌的风险。4% 的慢性胰腺炎患者会发生胰腺癌。
胰腺炎预防
均衡饮食,定期运动,避免过度饮酒,戒烟可降低胰腺炎的发生风险。
生活中有哪些注意事项可以预防胰腺炎?
- 由胆结石引起的胰腺炎不能完全预防。但是可以通过均衡饮食和定期运动来保持健康体重,从而降低胆结石形成的风险。
- 可以通过避免过度饮酒,来减少得胰腺炎的可能。
- 吸烟可能会增加患胰腺炎的可能。如果正在吸烟,最好戒烟。
- 避免暴饮暴食,避免高脂饮食。
美国日本医生

Ricky Clay MD

Nathan Formaini DO

Sergio Murillo MD

Heather Benjamin MD

Suzanne Reitz MD

Heather Miske DO

Bert Hepner DO

Steven Paterno MD

Aliana Abascal MD
