预约国外流产,最快 1 个工作日回馈预约结果
出境医 / 知名医生 / 流产
流产
流产(Abortion)是指妊娠不足 28 周,胎儿体重不足 1 千克而终止的情况。发生在妊娠 12 周前的流产称为早期流产;发生在妊娠 12 周之后的流产称为晚期流产。通常,在胚胎着床后,约有 3/10 会发生自然流产,其中绝大多数(约 80%)为早期流产。早期流产中,大半属于隐性流产,即发生在月经期前的流产。另有部分意外妊娠者,是通过医疗操作终止妊娠过程的。不同时期、不同方式的流产,对孕妇的影响具有较大的差异。自然流产的主要病因包括胚胎因素、母体因素、环境因素。胚胎染色体异常在早期流产中最为常见。孕妇伴有严重全身性疾病或生殖系统器官病变,妊娠期间发生病原体感染,遭受严重的身心创伤,或持续不良生活习惯都可能造成自然流产。长期、过量接触放射线或有毒、有害物质也会威胁母婴健康,引发不良后果。风险因素包括年龄上升、孕次增加、既往反复流产史、妊娠期间过于劳累或激动、接触各种有害物质、伴有各种慢性病。流产的典型症状是阴道流血和腹痛。自然流产过程中首先出现“先兆流产”,阴道少量出血,经休息和及时治疗后症状可消失,继续妊娠;也可能进展为“难免流产”,出血量增加,腹痛加剧,胎膜破裂。若妊娠物完全排出,则阴道出血将逐渐终止,腹痛消失。若仍有部分妊娠物滞留体内,则会影响子宫收缩,可导致大出血,甚至发生休克。妊娠期间发生少量阴道出血,就应该及时前往医院接受检查和诊治,接受相应的临床治疗。医生基于患者的病史、体征,以及妇科检查、实验室检测和影像学观察结果,即可得出诊断结论。医生会根据流产的具体阶段和类型,制定相应的处置方案。先兆流产需要进行保胎治疗,若阴道流血停止可继续妊娠,若病情不断进展则应及时终止妊娠。如果确诊时,流产已不可避免,则应尽可能使胚胎和胎盘组织完全排出。若有必要可采取刮宫术,清除子宫内的残留组织,同时给予抗生素预防性治疗。孕妇应遵医嘱用药,积极保胎;若流产最终无法避免,也要尽可能维持身心健康。流产是一个自然现象,诱发流产的病因非常复杂,有些先天因素难以预防。在妊娠期间,尽可能维持身心健康,确保充分、均衡的营养或许有助于降低流产风险。
就医
哪些情况需要及时就医?
妊娠期间发生少量阴道出血,就应该及时前往医院接受检查和诊治,以免病情继续进展,造成不可挽回的严重后果[1]。
就诊科室:
- 妇产科
医生如何诊断流产?
医生基于病史、体征,以及妇科检查、实验室检查和影像学检查结果,即可得出诊断结论[1]。
- 首先,医生需要仔细询问病史、症状,并进行全面检查,评估妊娠状况[1]。
- 全身体检:观察全身体征是否存在异常。
- 妇科检查:明确流产的进展阶段,作为制定临床应对措施的依据。
- 实验室检查[1]:
- 妊娠试验:判断是否妊娠;连续测定血液中人绒毛膜促性腺激素的水平,预测妊娠结果。
- 激素测定:测定血液中孕激素的水平,有助于判断妊娠结果。
- 病原体检查:是否存在诱发流产的相关感染。
- B 超:疑似先兆流产者,确定胚胎是否仍然存活,并制定治疗方案;不全流产可借助 B 超进行确诊。
- 反复流产者可能需要接受的检查[1]:
- 遗传学检查:染色体异常和基因缺陷;
- 自身免疫病检查;
- 内分泌疾病检查;
- 子宫形态与功能:子宫畸形、宫腔粘连、宫颈机能不全。
医生可能询问患者哪些问题?
- 多久没有来月经?
- 怀孕早期是否出现妊娠反应?
- 怀孕多久之后出现阴道流血?
- 阴道是持续出血还是间歇性出血?
- 每次出血的量有多少?
- 除了阴道出血之外,还出现过什么异常现象?
- 是否伴有阵发性腹痛或阴道有异常物体排出?
- 妊娠期间是否发生过感染?感染是否接受过治疗?
- 是否伴有慢性基础疾病?基础疾病是否接受过治疗?采用什么方案治疗?
- 既往是否有流产病史?
患者可以咨询医生哪些问题?
- 是什么原因导致阴道出血或腹痛?
- 需要做哪些检测可以确诊?
- 是否会自行好转?还是会越来越严重?
- 推荐采用什么方案进行治疗或处置?
- 胎儿能否保住?
- 今后应该注意哪些事项?
日常
孕妇应遵医嘱用药,积极保胎;若流产最终无法避免,也要尽可能维持身心健康[1]。
- 保胎期间,应适当休息避免劳累,避免性生活,避免任何外界刺激。
- 若最终无法实现保胎,家人应重视产妇的情绪波动,配合安抚其情绪。
- 在身体康复过程中,若发现产妇有任何身体或心理的异常状况,都要及时就诊、咨询。
- 注意健康饮食,控制盐、糖、脂类的摄入量,避免摄入大量的脂肪和糖类。
- 每天食用充分的水果、蔬菜、全谷物、豆类和奶制品,确保足量饮水。
- 在医生的指导下用药,补充适量的维生素补剂,不要随意服用营养品和保健品。
流产介绍
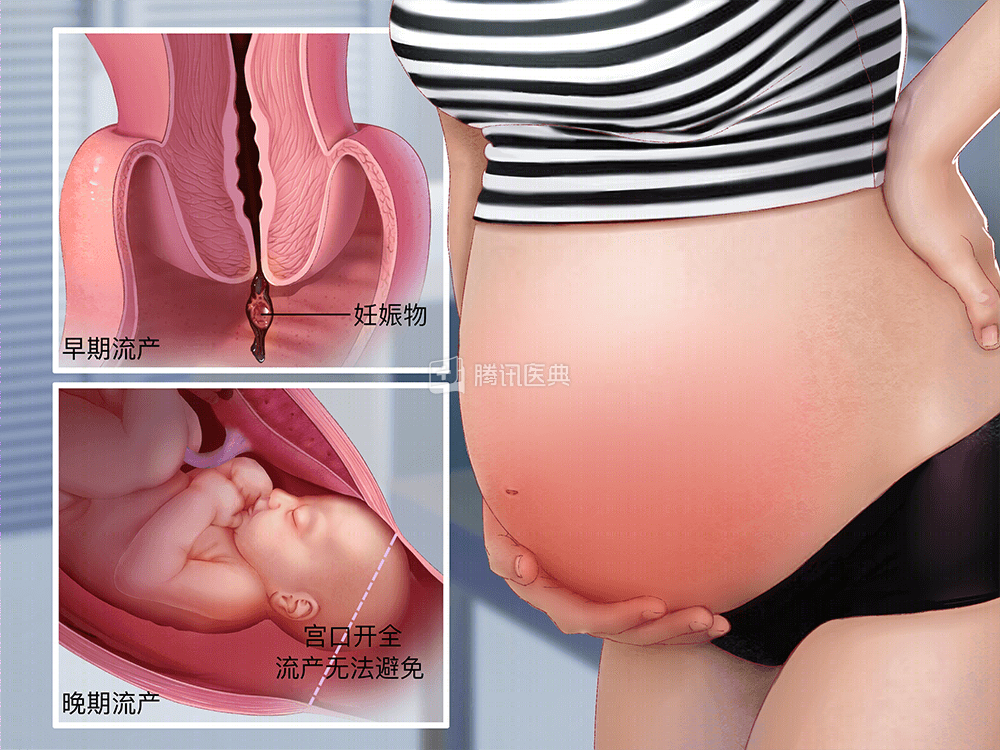
流产(Abortion)是指妊娠不足 28 周,胎儿体重不足 1 千克而终止的情况。发生在妊娠 12 周前的流产称为早期流产;发生在妊娠 12 周之后的流产称为晚期流产。通常,在胚胎着床后,约有 3/10 会发生自然流产,其中绝大多数(约 80%)为早期流产。早期流产中,大半属于隐性流产,即发生在月经期前的流产。另有部分意外妊娠者,是通过医疗操作终止妊娠过程的。不同时期、不同方式的流产,对孕妇的影响具有较大的差异[1]。
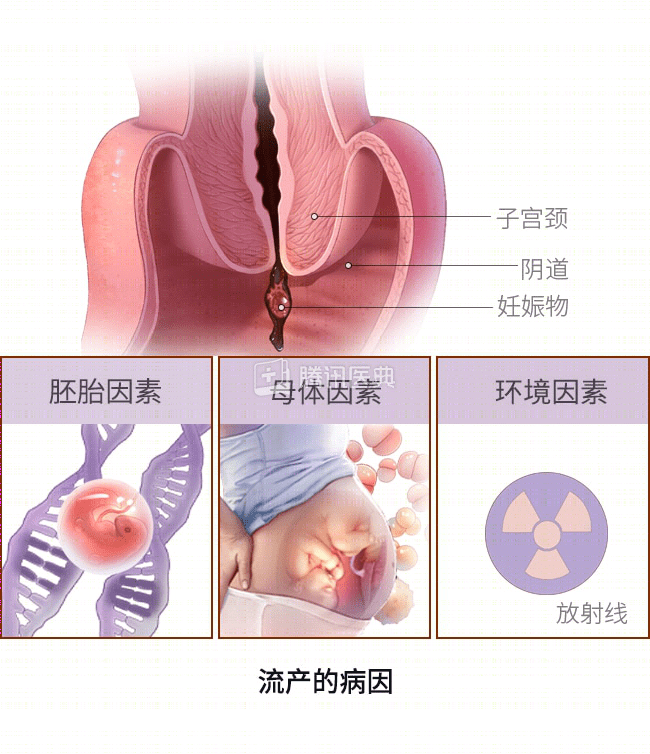
- 自然流产的主要病因包括胚胎因素、母体因素、环境因素。胚胎染色体异常在早期流产中最为常见。孕妇伴有严重全身性疾病或生殖系统器官病变,妊娠期间发生病原体感染,遭受严重的身心创伤,或持续不良生活习惯都可能造成自然流产。长期、过量接触放射线或有毒、有害物质也会威胁母婴健康,引发不良后果[1]。
- 风险因素包括年龄上升、孕次增加、既往反复流产史、妊娠期间过于劳累或激动、接触各种有害物质、伴有各种慢性病[1][2]。
- 流产的典型症状是阴道流血和腹痛[1]。自然流产过程中首先出现“先兆流产”,阴道少量出血,经休息和及时治疗后症状可消失,继续妊娠;也可能进展为“难免流产”,出血量增加,腹痛加剧,胎膜破裂。
- 若妊娠物完全排出,则阴道出血将逐渐终止,腹痛消失。若仍有部分妊娠物滞留体内,则会影响子宫收缩,可导致大出血,甚至发生休克[1]。
- 妊娠期间发生少量阴道出血,就应该及时前往医院接受检查和诊治,接受相应的临床治疗[1]。
- 医生基于患者的病史、体征,以及妇科检查、实验室检测和影像学观察结果,即可得出诊断结论[1]。
- 医生会根据流产的具体阶段和类型,制定相应的处置方案。先兆流产需要进行保胎治疗,若阴道流血停止可继续妊娠,若病情不断进展则应及时终止妊娠。如果确诊时,流产已不可避免,则应尽可能使胚胎和胎盘组织完全排出。若有必要可采取刮宫术,清除子宫内的残留组织,同时给予抗生素预防性治疗[1]。
- 孕妇应遵医嘱用药,积极保胎;若流产最终无法避免,也要尽可能维持身心健康[1]。
- 流产是一个自然现象,诱发流产的病因非常复杂,有些先天因素难以预防。在妊娠期间,尽可能维持身心健康,确保充分、均衡的营养或许有助于降低流产风险[1][2]。
美国流产治疗
医生会根据孕妇流产的具体阶段和类型,制定相应的处置方案。
先兆流产需要进行保胎治疗,若阴道流血停止可继续妊娠,若病情不断进展则应及时终止妊娠。如果确诊时,流产已不可避免,则应尽可能使胚胎和胎盘组织完全排出。若有必要可采取刮宫术,清除子宫内的残留组织,同时给予抗生素预防性治疗[1]。
如何治疗流产?
先兆流产[1]
- 黄体功能不全者,可使用黄体酮和维生素E进行保胎治疗。
- 甲状腺功能减退者,使用小剂量甲状腺片。
- 治疗 2 周后,若阴道流血停止可继续妊娠。
- 若病情继续进展,流产无法避免,则应及时终止妊娠。
难免流产[1]
- 早期流产应及时行清宫术,并将样本交由病理科检查。
- 晚期流产可用缩宫素,促进子宫收缩,并检查胎儿及胎盘组织是否完全排出,必要时需施行刮宫,彻底清除子宫内的残留组织,并进行预防性抗生素治疗。
不全流产[1]
- 尽快进行刮宫术或钳刮术,清除子宫内的残留组织。
- 阴道大出血,甚至发生休克的患者,需要及时输血补液,并进行抗生素预防性治疗。
完全流产[1]
- 待症状消失,经 B 超证实子宫内没有残留物,患者也没有感染迹象,则无需特殊处理。
导致流产的因素
流产是什么原因引起的?
自然流产
主要病因包括胚胎因素、母体因素、环境因素[1]。
- 胚胎因素:胚胎染色体异常在早期流产中最为常见,约占 50%~60%;在中期流产中约占 1/3;在晚期流产中仅占 5%。染色体异常包括数量异常和结构异常。除了遗传因素可导致染色体异常,孕妇发生感染和使用某些药物也可能引起胚胎染色体异常。
- 母体因素:
- 伴有全身性疾病,或内分泌、心血管疾病。
- 发生病原体感染,例如弓形虫、风疹病毒、巨细胞病毒、单纯疱疹病毒等。虽然对孕妇本身的损伤并不大,但很可能引发流产。
- 生殖系统器官畸形或功能异常,主要是伴有各种类型的子宫病变。
- 免疫功能紊乱,例如,自身免疫病患者的免疫系统可产生抗体,攻击自身组织器官,或是在某些情况下,母体可产生抗体攻击胎儿。
- 遭受身心的严重创伤或刺激。
- 不良生活习惯对孕妇或胎儿的伤害。
- 环境因素:
- 长期、过量接触放射线。
- 居住或工作的环境中有高浓度的污染物质。
人工流产[3]
- 未做好避孕措施,发生意外妊娠者可通过药物或医疗操作,在 28 周前终止妊娠过程。
- 随着社会、文化观念的变革,近年来国内人工流产低龄化的趋势非常明显。
- 人工流产严重危害青少年女性身心健康,已经成为全球关注的公共卫生问题。
流产的危险因素有哪些?
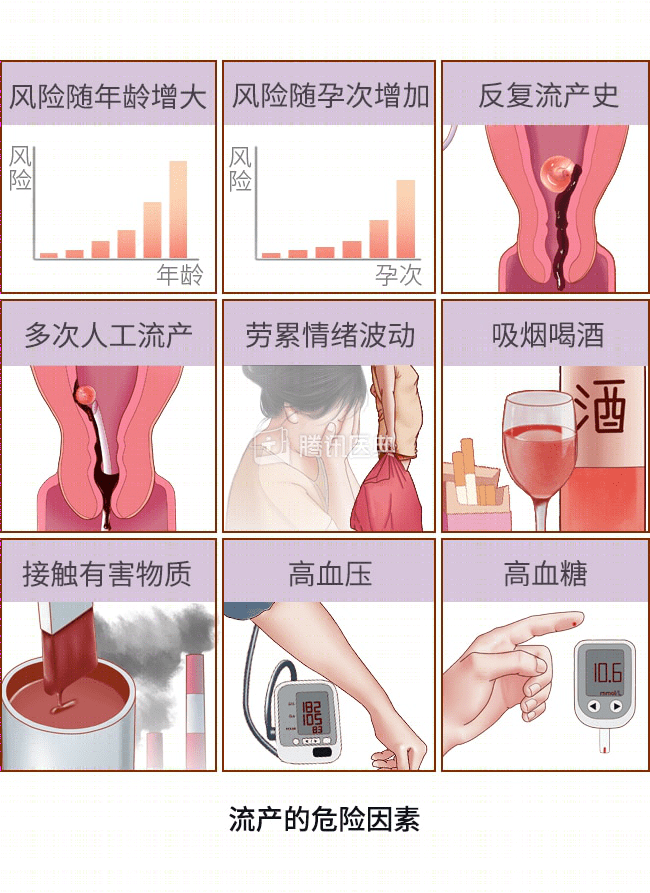
临床与流产具有相关性的风险因素包括[1][2]:
- 年龄:年龄越大,流产风险越高;
- 孕次:孕次增加,子宫功能衰退;
- 既往反复自然流产史;
- 既往多次进行人工流产;
- 妊娠期间过于劳累,精神过于紧张或情绪剧烈波动;
- 大量吸烟、酗酒、大量饮用咖啡或其他含有咖啡因的饮料、吸毒;
- 工作场所存在有毒、有害物质或较强的放射线;
- 伴有各种慢性病,例如高血压、糖尿病、肝肾功能不全。
流产症状
流产有哪些临床特征?
主要临床特征包括:阴道流血和腹痛[1]。
- 早期流产(12 周之前):妊娠物排出前胚胎通常已经死亡,先发生阴道流血,随后排出胚胎及其附属物,产生阵发性腹痛。待胚胎相关物质完全排空后,子宫收缩,出血停止。
- 晚期流产(12 周~28 周):先出现阵发性腹痛,后出现阴道流血。胚胎排出时往往还有生命迹象,原因多为子宫结构异常。整个过程与早产相似,最终将娩出胎儿和胎盘。
流产是如何进展的?
自然流产根据不同的发展阶段,可以分为以下临床类型[1]:
- 先兆流产:妊娠 28 周前出现少量阴道出血,无妊娠物排出,随后出现阵发性腹痛或腰背痛。经休息和及时治疗后症状可消失,继续妊娠。如果阴道流血增多或阵发性腹痛加剧,可发展为难免流产。
- 难免流产:进展到这一阶段,流产已不可避免。在先兆流产基础上,阴道出血继续增多,腹痛加剧,并可能出现胎膜破裂,阴道有液体流出。有时会有胚胎组织或胎囊堵塞在宫颈口部位。
- 不全流产:在难免流产的基础上继续进展,部分妊娠物排出子宫,但还有部分残留于宫腔或宫颈口,影响子宫收缩,可导致大出血,甚至发生休克。
- 完全流产:妊娠物完全排出,阴道出血逐渐终止,腹痛消失。
流产预防
流产是一个自然现象,诱发流产的病因非常复杂,有些先天因素难以预防。在妊娠期间,尽可能维持身心健康,确保充分、均衡的营养或许有助于降低流产风险[1][2]。
- 积极治疗基础疾病,尽可能确保妊娠期间的总体健康状况。
- 传染病高发季节要做好防护措施,避免病原体感染。
- 在获悉怀孕之后,应该及时调整生活和工作节奏,避免过于劳累,避免精神压力过大。
- 改善生活方式,适量运动,健康饮食,戒烟戒酒。
- 如果工作场所存在有毒、有害物质或较高强度的放射线,应调整工作岗位,以免对胎儿造成损害。
美国日本医生

Ricky Clay MD
经验:6-10年

Nathan Formaini DO
经验:6-10年

Sergio Murillo MD
经验:6-10年

Heather Benjamin MD
经验:11-20年

Suzanne Reitz MD
经验:11-20年

Heather Miske DO
经验:11-20年

Bert Hepner DO
经验:11-20年

Steven Paterno MD
经验:11-20年

Aliana Abascal MD
经验:3-5年

Wali Abawi DO
经验:3-5年
美国日本药品
- 甲基雌激素片0.125mg“明日香”jazh-CN
- 甲基Elgu -metrin海洋片0.125mg“ F”jazh-CN
- Partin M片剂0.125mgjazh-CN
- 甲基elgometrin注意0.2mg“明日香”jazh-CN
- 甲基elgometrin海洋摄入0.2㎎“ F”jazh-CN
- partin m注意0.2mgjazh-CN
- Gino Prost可注射1000μg“ F” / Zino Prost Ingaine2000μg
- HCG Mochida电影Innotted 5,000单位 / HCG Mochida电影10,00
- 催产素注射溶液5单位“ F”jazh-CN
- atonin -o注1单 / atonin -o注5学术JAja